K nesprávnemu zrasteniu navikulárnej kosti dochádza približne v 5 – 15 % všetkých akútnych zlomenín navikulárnej kosti, pričom nekróza navikulárnej kosti sa vyskytuje približne v 3 %. Medzi rizikové faktory nesprávneho zrastenia navikulárnej kosti patrí zmeškaná alebo oneskorená diagnóza, proximálna blízkosť línie zlomeniny, posunutie väčšie ako 1 mm a zlomenina s nestabilitou karpálnej kosti. Ak sa nezlieči, nezrastenie navikulárnej osteochondriálnej kosti je často spojené s traumatickou artritídou, známou aj ako nezrastenie navikulárnej osteochondriálnej kosti s kolabujúcou osteoartrózou.
Na liečbu nezrasteného osteochondrálneho zlomu navikulárnej kosti sa môže použiť štepenie kosti s vaskularizovaným lalokom alebo bez neho. U pacientov s osteonekrózou proximálneho pólu navikulárnej kosti sú však výsledky štepenia kosti bez vaskularizovaného hrotu neuspokojivé a miera hojenia kosti je iba 40 % – 67 %. Naproti tomu miera hojenia kostných štepov s vaskularizovanými lalokmi môže dosiahnuť až 88 % – 91 %. Medzi hlavné vaskularizované kostné laloky v klinickej praxi patrí distálny lalok vretennej kosti s hrotom 1,2-ICSRA, kostný štep + implantát cievneho zväzku, lalok palmárnej vretennej kosti, voľný lalok bedrovej kosti s vaskularizovaným hrotom a mediálny lalok femorálneho kondylu (MFC VBG) atď. Výsledky štepenia kosti s vaskularizovaným hrotom sú uspokojivé. Ukázalo sa, že voľný MFC VBG je účinný pri liečbe navikulárnych zlomenín s kolapsom metakarpálnej kosti a MFC VBG využíva kĺbovú vetvu zostupnej kolennej artérie ako hlavnú trofickú vetvu. V porovnaní s inými lalokmi poskytuje MFC VBG dostatočnú štrukturálnu oporu na obnovenie normálneho tvaru navikulárnej kosti, najmä pri osteochondróze zlomeniny navikulárnej kosti s deformáciou prehnutého chrbta (obrázok 1). Pri liečbe navikulárnej osteochondrálnej osteonekrózy s progresívnym kolapsom karpálnej kosti sa uvádza, že distálny lalok vretennej kosti s hrotom 1,2-ICSRA má mieru hojenia kosti iba 40 %, zatiaľ čo MFC VBG má mieru hojenia kosti 100 %.
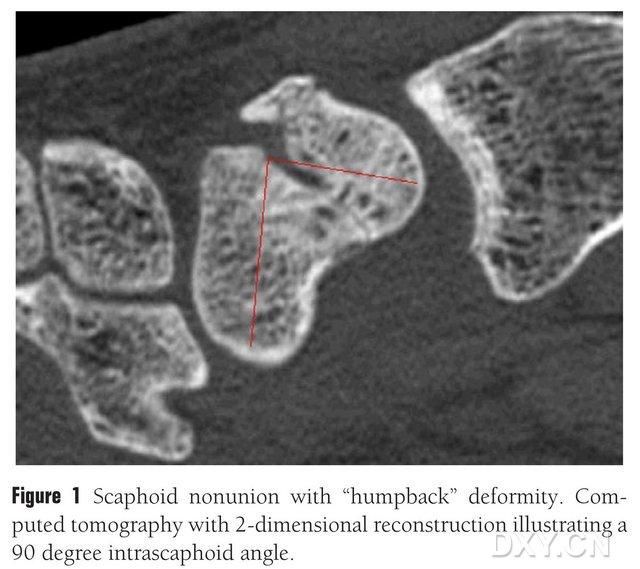
Obrázok 1. Zlomenina člnkovej kosti s deformáciou „prehnutým chrbtom“, CT zobrazuje blok zlomeniny medzi člnkovými kosťami pod uhlom približne 90°.
Predoperačná príprava
Po fyzikálnom vyšetrení postihnutého zápästia sa musia vykonať zobrazovacie vyšetrenia na posúdenie stupňa kolapsu zápästia. Na potvrdenie miesta zlomeniny, stupňa dislokácie a prítomnosti resorpcie alebo sklerózy zlomeného konca sú užitočné snímky zozadu a zozadu. Zadné predné snímky sa používajú na posúdenie kolapsu zápästia, dorzálnej instability zápästia (DISI) s použitím modifikovaného pomeru výšky zápästia (výška/šírka) ≤ 1,52 alebo radiálneho lunátneho uhla väčšieho ako 15°. MRI alebo CT môžu pomôcť diagnostikovať nesprávne zarovnanie člnkovej kosti alebo osteonekrózu. Laterálne röntgenové snímky alebo šikmé sagitálne CT člnkovej kosti s člnkovým uhlom > 45° naznačujú skrátenie člnkovej kosti, ktoré je známe ako „deformita ohnutého chrbta“. Nízky signál MRI T1, T2 naznačuje nekrózu člnkovej kosti, ale MRI nemá zjavný význam pri určovaní hojenia zlomeniny.
Indikácie a kontraindikácie:
Nezrastenie navikulárnej osteochondrálnej kosti s deformáciou prehnutého chrbta a DISI; MRI ukazuje ischemickú nekrózu navikulárnej kosti, intraoperačné uvoľnenie škrtidla a pozorovanie zlomeniny, na zlomenom konci navikulárnej kosti je stále biela sklerotická kosť; zlyhanie počiatočného klinového kostného štepenia alebo vnútornej fixácie skrutkou vyžaduje rozsiahle štrukturálne kostné štepenie VGB (> 1 cm3). predoperačné alebo intraoperačné nálezy osteoartrózy radiálneho karpálneho kĺbu; ak došlo k významnému nesprávnemu zrasteniu navikulárnej kosti s kolabujúcou osteoartrózou, môže byť potrebná denervácia zápästia, navikulárna osteotómia, štvoruholníková fúzia, proximálna karpálna osteotómia, totálna karpálna fúzia atď.; nesprávne zrastenie navikulárnej kosti, proximálna nekróza, ale s normálnou morfológiou navikulárnej kosti (napr. nedislokovaná navikulárna zlomenina so slabým prekrvením proximálneho pólu); skrátenie nesprávneho zrastenia navikulárnej kosti bez osteonekrózy. (1,2-ICSRA sa môže použiť ako náhrada za distálny lalok rádiusovej kosti).
Aplikovaná anatómia
MFC VBG je zásobovaná množstvom malých interoseálnych trofoblastických ciev (priemer 30, 20 – 50), pričom najhojnejšie prekrvenie je zadne inferiorálne od mediálneho femorálneho kondylu (priemer 6,4), nasledované anteriorálne superiornou časťou (priemer 4,9) (Obr. 2). Tieto trofoblastické cievy boli zásobované prevažne zostupnou genikulárnou artériou (DGA) a/alebo superiornou mediálnou genikulárnou artériou (SMGA), čo je vetva povrchovej femorálnej artérie, ktorá tiež dáva vznik artikulárnym, muskulokutánnym a/alebo safénovým nervovým vetvám. DGA vychádzala z povrchovej femorálnej artérie proximálne od mediálnej eminencie mediálneho malleolu alebo vo vzdialenosti 13,7 cm proximálne od artikulárneho povrchu (10,5 – 17,5 cm) a stabilita vetvenia bola 89 % v kadaveróznych vzorkách (Obrázok 3). DGA vychádza z povrchovej femorálnej artérie 13,7 cm (10,5 cm – 17,5 cm) proximálne od mediálnej štrbiny malleolu alebo proximálne od kĺbového povrchu, pričom kadaverózna vzorka vykazuje 100 % stabilitu vetvenia a priemer približne 0,78 mm. Preto je prijateľná buď DGA, alebo SMGA, hoci prvá je vhodnejšia pre holenné kosti kvôli dĺžke a priemeru cievy.
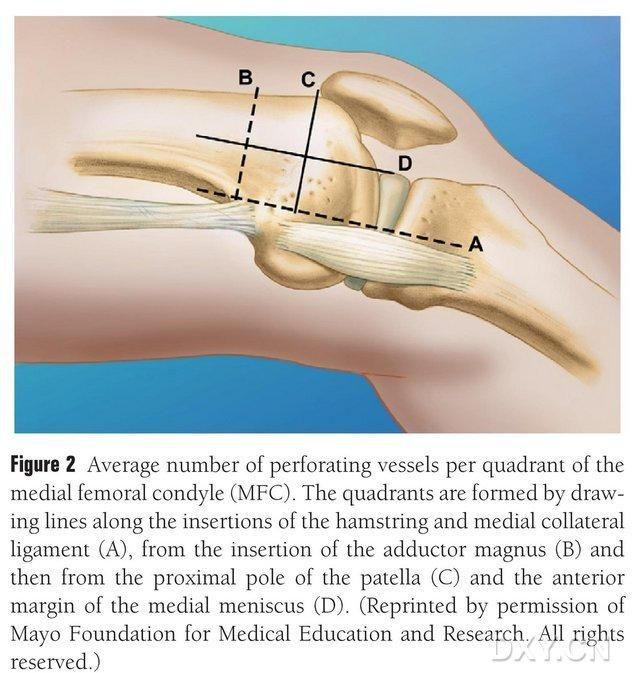
Obr. 2. Štvorkvadrantové rozloženie trofoblastových ciev MFC pozdĺž horizontálnej línie medzi semitendinosus a mediálnym kolaterálnym väzom A, líniou veľkého trochanteru B, líniou horného pólu pately C, líniou predného menisku D.
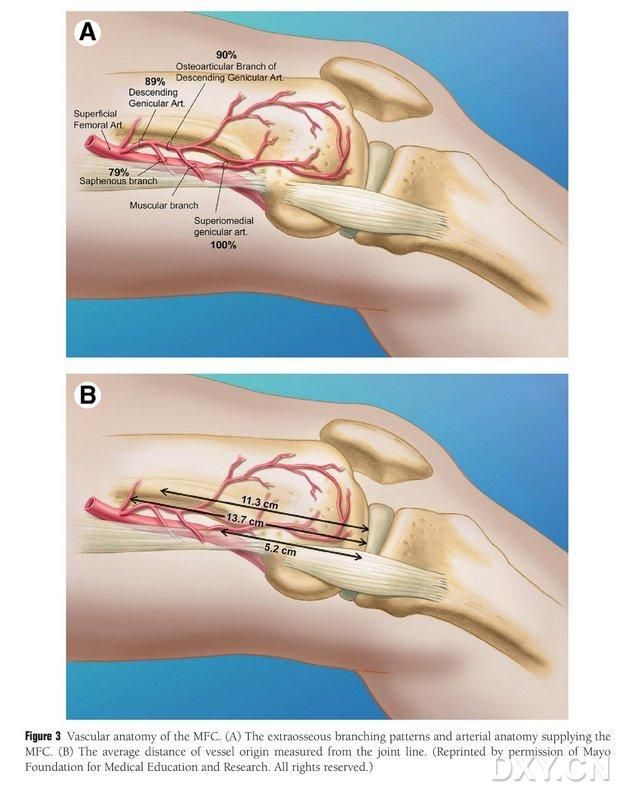
Obrázok 3. Vaskulárna anatómia MFC: (A) Extraoseálne vetvy a trofoblastická vaskulárna anatómia MFC, (B) Vzdialenosť vaskulárnych východísk od kĺbovej línie
Chirurgický prístup
Pacient je uložený v celkovej anestézii v polohe na chrbte, pričom postihnutá končatina je umiestnená na stole pre operáciu ruky. Vo všeobecnosti sa darcovský kostný lalok odoberá z ipsilaterálneho mediálneho femorálneho kondylu, aby sa pacient po operácii mohol pohybovať pomocou barlí. Kontralaterálne koleno je možné zvoliť aj v prípade, že pacient podstúpil predchádzajúcu traumu alebo operáciu na tej istej strane kolena. Koleno je ohnuté, bedrový kĺb je rotovaný smerom von a na horné aj dolné končatiny sa aplikujú škrtidlá. Chirurgický prístup bol rozšírený Russeho prístup, pričom rez začínal 8 cm proximálne od priečneho karpálneho tunela a tiahol sa distálne od radiálneho okraja šľachy radiálneho flexora carpi radialis a potom sa prehýbal v priečnom karpálnom tuneli smerom k báze palca a končil na úrovni veľkého trochanteru. Šľachová pošva šľachy najdlhšieho svalu radiálneho sa nareže a šľacha sa vytiahne ulnárne. Navikulárna kosť sa odkryje ostrou disekciou pozdĺž väzov lunárneho svalu radiálneho a hlavice svalu radiálneho, pričom sa starostlivo oddelia periférne mäkké tkanivá svalu radiálnej kosti, aby sa umožnila ďalšia expozícia svalu (obrázok 4). Potvrďte oblasť nezrastenia, kvalitu kĺbovej chrupavky a stupeň ischémie svalu radiálnej kosti. Po uvoľnení škrtidla pozorujte proximálny pól svalu radiálnej kosti, či sa nevyskytuje bodkovité krvácanie, aby ste zistili, či ide o ischemickú nekrózu. Ak navikulárna nekróza nie je spojená s radiálnou karpálnou alebo interkarpálnou artritídou, môže sa použiť MFC VGB.
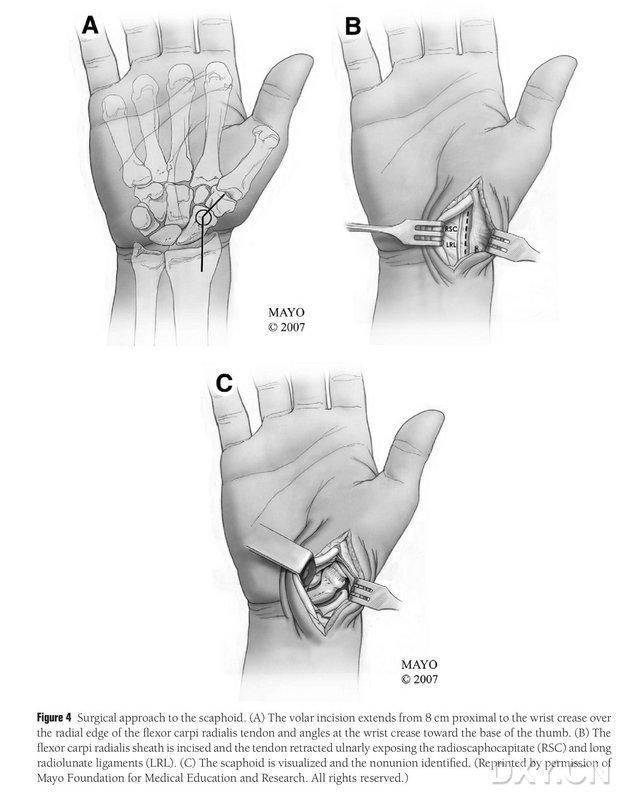
Obrázok 4. Chirurgický prístup k navikulárnej kosti: (A) Rez začína 8 cm proximálne od priečneho karpálneho tunela a predlžuje radiálny okraj šľachy radiálneho flexora carpi radialis do distálnej časti rezu, ktorá je prehnutá smerom k báze palca v priečnom karpálnom tuneli. (B) Šľachová pošva šľachy m. longissimus radialis sa nareže a šľacha sa vytiahne ulnárne a navikulárna kosť sa odkryje ostrou disekciou pozdĺž lunárneho väzu radiálnej kosti a väzu hlavy radiálnej kosti. (C) Identifikujte oblasť navikulárnej kostnej diskontinuity.
Pozdĺž zadného okraja mediálneho femorálneho svalu sa urobí 15 – 20 cm dlhý rez proximálne od línie kolenného kĺbu a sval sa stiahne dopredu, aby sa odkrylo prekrvenie stredného stehenného svalu (MFC) (obr. 5). Krvné zásobenie MFC je zvyčajne zabezpečené kĺbovými vetvami dozadu a dozadu cez strednú stehennú žilu, zvyčajne cez väčšiu kĺbovú vetvu DGA a zodpovedajúcu sprievodnú žilu. Cievny pedikul sa uvoľní proximálne, pričom sa dba na ochranu periostu a trofoblastových ciev na povrchu kosti.
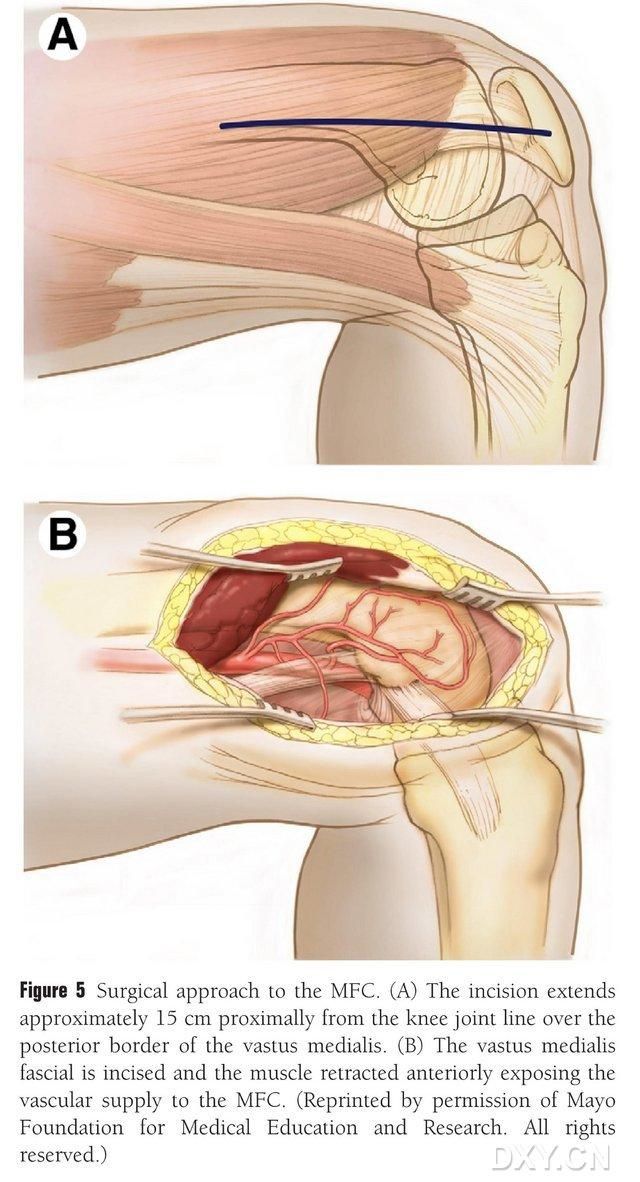
Obrázok 5. Chirurgický prístup k MFC: (A) Proximálne pozdĺž zadného okraja mediálneho femorálneho svalu od línie kolenného kĺbu sa urobí 15 – 20 cm dlhý rez. (B) Sval sa stiahne dopredu, aby sa odkrylo prekrvenie MFC.
Príprava člnkovej kosti
Deformita navikulárnej DISI kosti sa musí korigovať a oblasť osteochondrálneho kostného štepu sa musí pred implantáciou pripraviť ohnutím zápästia pod fluoroskopiou, aby sa obnovil normálny uhol lunárneho kĺbu radiálnej kosti (obrázok 6). Kirschnerov čap s dĺžkou približne 1,5 mm sa perkutánne vyvŕta od dorzálneho k metakarpálnemu kĺbu, aby sa fixoval lunárny kĺb radiálnej kosti, a po narovnaní zápästia sa odkryje medzera medzi navikulárnymi chybami. Priestor zlomeniny sa zbavil mäkkého tkaniva a ďalej sa otvoril rozperou dosiek. Na sploštenie kosti sa použije malá recipročná píla a zabezpečí sa, aby chlopňa implantátu pripomínala skôr obdĺžnikovú štruktúru ako klin, čo vyžaduje, aby sa s navikulárnou medzerou manipulovalo so širšou medzerou na palmárnej strane ako na dorzálnej strane. Po otvorení medzery sa defekt zmeria v troch rozmeroch, aby sa určil rozsah kostného štepu, ktorý má zvyčajne dĺžku 10 – 12 mm na všetkých stranách štepu.
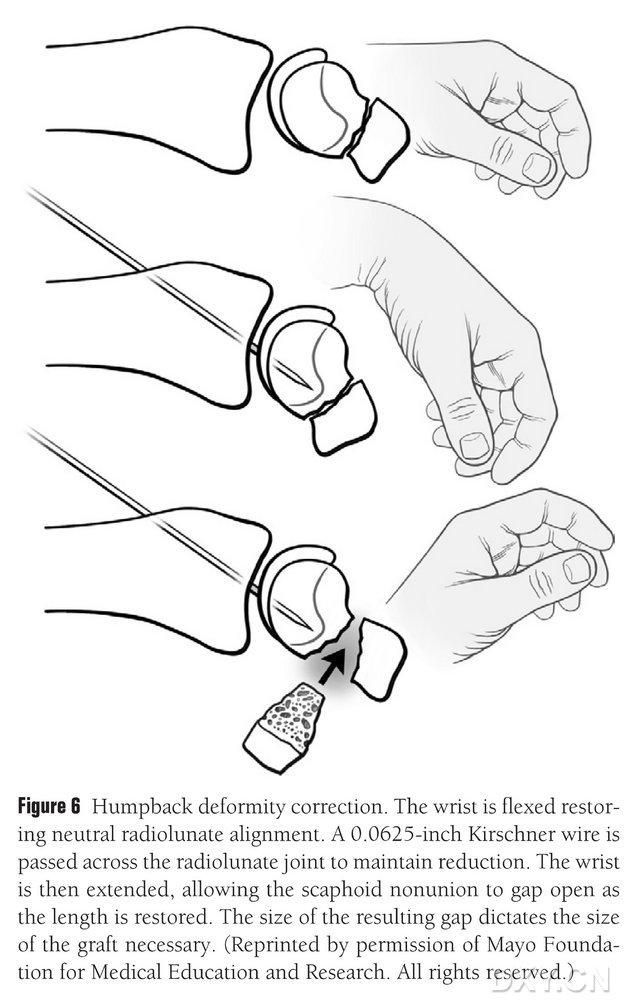
Obrázok 6. Korekcia deformity navikulárnej kosti v prehnutom smere dozadu s fluoroskopickou flexiou zápästia na obnovenie normálneho radiálno-lunárneho zarovnania. Kirschnerov kolík s dĺžkou 0,0625 stopy (približne 1,5 mm) sa perkutánne vŕta od dorzálneho po metakarpálny kĺb na fixáciu lunárneho kĺbu radiálneho kĺbu, čím sa odhalí medzera medzi navikulárnou kosťou a obnoví sa normálna výška navikulárnej kosti pri narovnaní zápästia, pričom veľkosť medzery predpovedá veľkosť laloku, ktorý bude potrebné zachytiť.
Osteotómia
Ako oblasť extrakcie kosti sa vyberie vaskularizovaná oblasť mediálneho femorálneho kondylu a oblasť extrakcie kosti sa primerane označí. Dávajte pozor, aby ste neporanili mediálny kolaterálny väz. Periosteum sa nareže a pomocou vratnej píly sa vyreže obdĺžnikový kostný chlopeň vhodnej veľkosti pre požadovaný chlopeň, pričom druhý kostný blok sa pozdĺž jednej strany odreže pod uhlom 45°, aby sa zabezpečila integrita chlopne (obr. 7). Treba dbať na to, aby sa neoddelila periosteum, kortikálna kosť a spongiózna kosť chlopne. Škrtidlo dolnej končatiny sa uvoľní, aby sa pozoroval prietok krvi cez chlopňu, a cievny pedikul sa uvoľní proximálne aspoň na 6 cm, aby sa umožnila následná cievna anastomóza. V prípade potreby je možné do femorálneho kondylu zaviesť malé množstvo spongióznej kosti. Defekt femorálneho kondylu sa vyplní náhradou kostného štepu a rez sa odvodní a uzavrie vrstvu po vrstve.
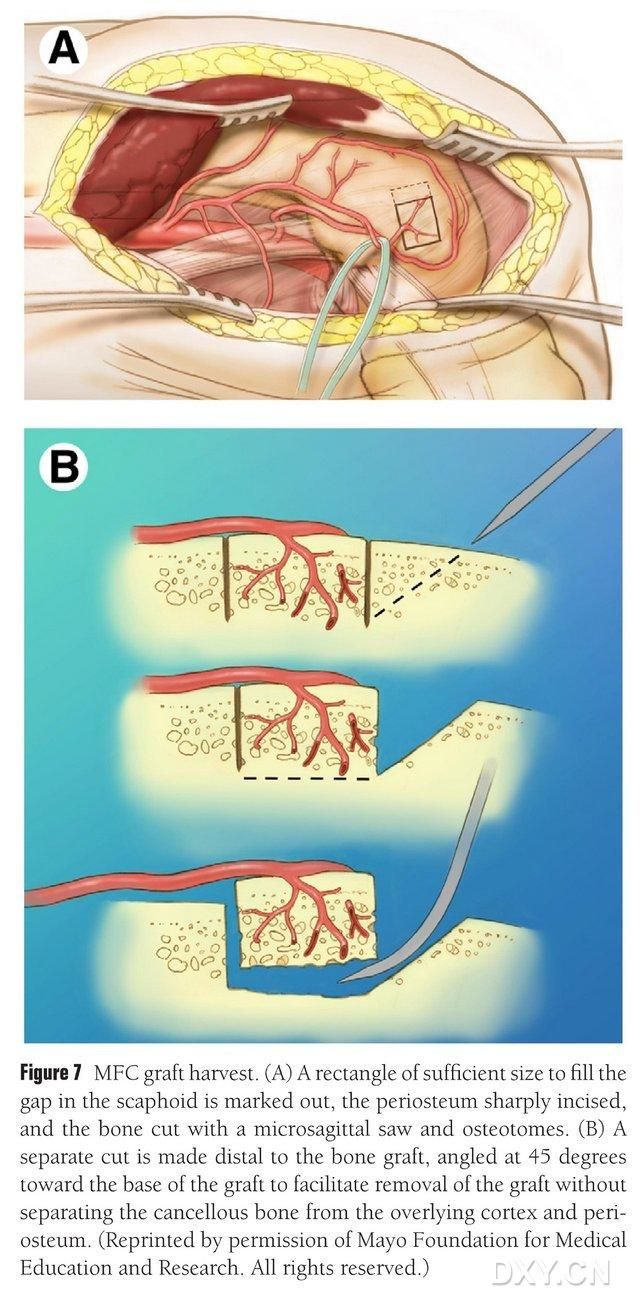
Obrázok 7. Odstránenie kostného laloku MFC. (A) Označí sa oblasť osteotómie dostatočná na vyplnenie člnkového priestoru, nareže sa periost a pomocou vratnej píly sa vyreže obdĺžnikový kostný lalok vhodnej veľkosti pre požadovaný lalok. (B) Druhý kus kosti sa odreže pozdĺž jednej strany pod uhlom 45°, aby sa zabezpečila celistvosť laloku.
Implantácia a fixácia laloku
Kostný lalok sa zastrihne do vhodného tvaru, pričom sa dáva pozor, aby sa nestlačil cievny pedikul alebo aby sa neobnažil periost. Lalok sa jemne implantuje do oblasti defektu člnkovej kosti, pričom sa vyhýba perkusii, a fixuje sa dutými člnkovými skrutkami. Dbalo sa na to, aby palmárny okraj implantovaného kostného bloku bol v jednej rovine s palmárnym okrajom člnkovej kosti alebo aby bol mierne stlačený, aby sa zabránilo impingementu. Na potvrdenie morfológie člnkovej kosti, línie sily a polohy skrutiek sa vykonala fluoroskopia. Arteriu cievneho laloku anastomózujte s radiálnou artériou koniec po boku a žilový hrot s doprovodnou žilou radiálnej artérie koniec po konci (obrázok 8). Kĺbové puzdro sa opraví, ale cievny pedikul sa vyhneme.
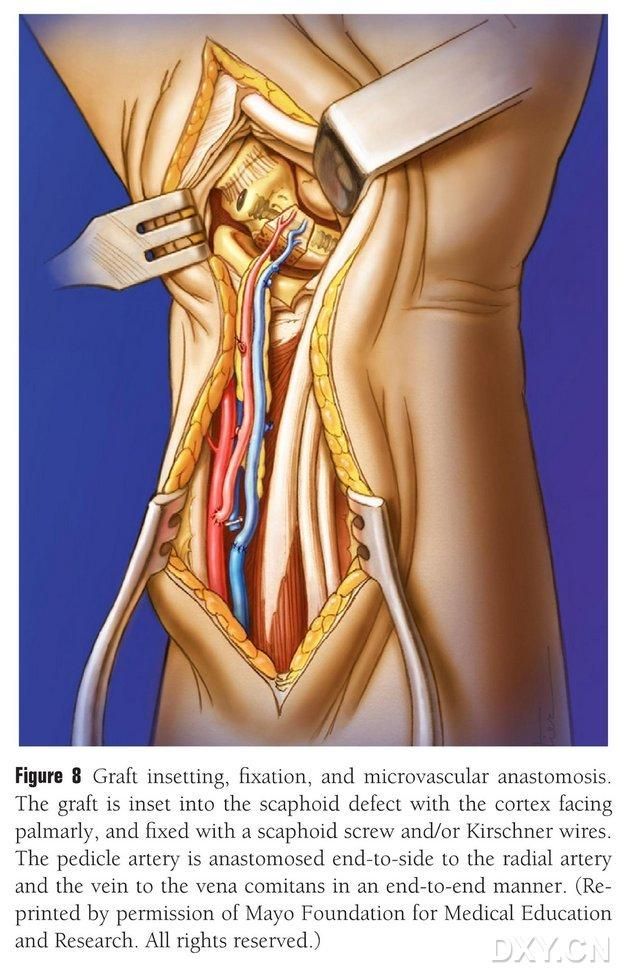
Obrázok 8. Implantácia, fixácia a vaskulárna anastomóza kostného laloku. Kostný lalok sa jemne implantuje do oblasti defektu člnkovej kosti a fixuje sa dutými člnkovými skrutkami alebo Kirschnerovými čapmi. Dbá sa na to, aby metakarpálny okraj implantovaného kostného bloku bol v jednej rovine s metakarpálnym okrajom člnkovej kosti alebo mierne stlačený, aby sa predišlo impingementu. Anastomóza artérie cievneho laloku s radiálnou artériou sa vykonala koniec pri konci a hrot žily s doprovodnou žilou radiálnej artérie sa vykonal koniec pri konci.
Pooperačná rehabilitácia
Perorálne podávaný aspirín 325 mg denne (počas 1 mesiaca), po operácii je povolené zaťaženie postihnutej končatiny váhou, brzdenie kolenom môže znížiť nepohodlie pacienta v závislosti od schopnosti pacienta pohybovať sa v správnom čase. Kontralaterálna podpora jednej barle môže znížiť bolesť, ale dlhodobá podpora barlí nie je potrebná. Stehy boli odstránené 2 týždne po operácii a Muensterova alebo dlhá sadra medzi ramenom a palcom sa nechala na mieste 3 týždne. Potom sa používa krátka sadra medzi ramenom a palcom, kým sa zlomenina nezahojí. Röntgenové snímky sa robia v 3-6 týždňových intervaloch a zahojenie zlomeniny sa potvrdí CT. Následne by sa mali postupne začínať aktívne a pasívne flexibilné a extenzibné aktivity a intenzita a frekvencia cvičenia by sa mala postupne zvyšovať.
Hlavné komplikácie
Medzi hlavné komplikácie kolenného kĺbu patrí bolesť kolena alebo poranenie nervu. Bolesť kolena sa vyskytla prevažne do 6 týždňov po operácii a nebola zistená žiadna strata citlivosti ani bolestivý neuróm v dôsledku poranenia safénového nervu. Medzi hlavné komplikácie zápästia patrilo nezrastenie refraktérnej kosti, bolesť, stuhnutosť kĺbu, slabosť, progresívna osteoartróza radiálneho zápästia alebo interkarpálnych kostí a hlásené bolo aj riziko periostálnej heterotopickej osifikácie.
Bezplatný vaskularizovaný kostný štep mediálneho femorálneho kondylu pri nezrastených skafoidných kostiach s avaskulárnou nekrózou proximálneho pólu a kolapsom karpálneho kĺbu.
Čas uverejnenia: 28. mája 2024










